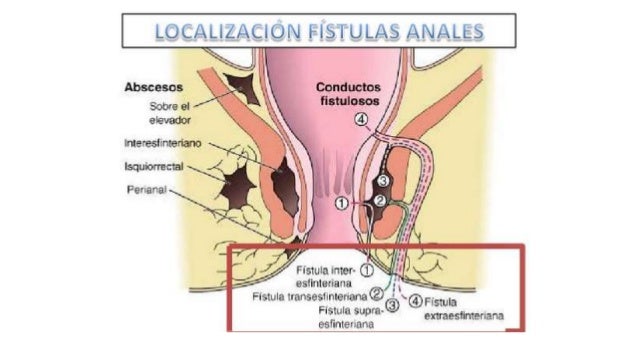
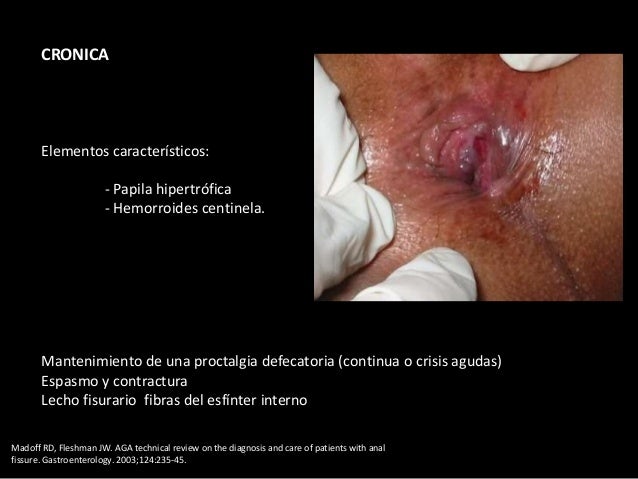
Es un blog de Jorge Figueroa Apéstegui Medico Internista .Universidad Nacional Mayor de San Marcos 1990-2014 Hospital Arzobispo Loayza
viernes, 15 de diciembre de 2017
jueves, 7 de diciembre de 2017
Tratamiento de la fisura anal
Autor: Brady JT, Althans AR, Neupane R, Dosokey EMG, Jabir MA y colaboradores Am. J. Surg 2017; 214(4): 623-628
► Introducción
► Introducción
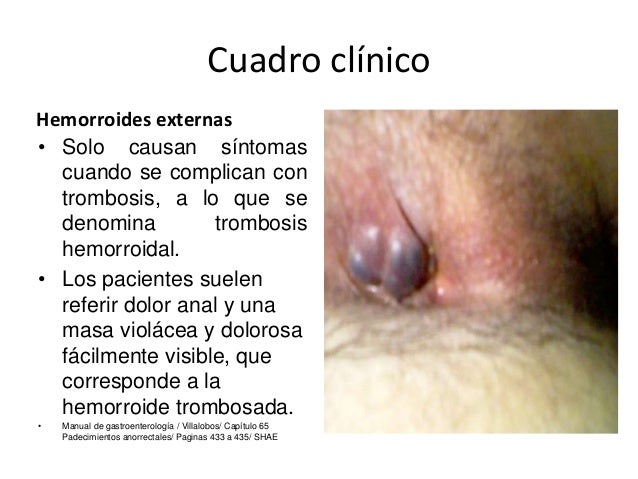
La fisura anal es una condición dolorosa caracterizada por un desgarro persistente en la capa epidérmica del ano. Las guías de la American Society of Colon and Rectal Surgeonsrecomiendan un manejo inicial no quirúrgico, que resulta en la resolución de la fisura anal en la mayoría de los pacientes [1].
Desafortunadamente, en una proporción significativa de pacientes fracasará el manejo conservador y requerirán un tratamiento ulterior [2]. La esfinterotomía interna lateral (EIL) es considerada generalmente el gold standard para el manejo quirúrgico de las fisuras anales crónicas que no responden al tratamiento conservador [1].
Mientras que la EIL ha probado ser efectiva en la curación de las fisuras, no lo es sin riesgo. La incontinencia a largo plazo de cualquier tipo (esto es, gases, heces líquidas o sólidas), después de la EIL oscila entre el 0% y el 47% [3]. La toxina botulínica de tipo A (TB) (BOTOX, Allergan, CA), se ha convertido en un tratamiento alternativo popular para reducir el riesgo de la incontinencia fecal post-tratamiento. La TB trabaja mediante la desinervación química del esfínter interno.
Los efectos intramusculares de la TB se disipan generalmente a las 12 semanas después de la inyección, permitiendo una relajación química temporaria del esfínter, suficiente para la cicatrización de la mucosa [4]. Dado que los efectos de la TB deberían ser transitorios, la incontinencia fecal – de ocurrir – debería ser también de naturaleza transitoria.
Es importante señalar que aunque la inyección de TB es ampliamente utilizada para la fisura anal y listada como una opción de tratamiento en los parámetros de práctica para la fisura anal de la American Society of Colon & Rectal Surgeons, su uso permanece fuera de indicación y no ha recibido la aprobación de la FDA (US Food and Drug Administration) [1,2,4]. Cuando se lo comparó con la EIL, los primeros estudios demostraron que las tasas de incontinencia eran más bajas después del tratamiento con TB, aunque las tasas de recidiva eran más altas [5].
Los objetivos del tratamiento de la fisura anal son la cicatrización de la fisura, resolución del dolor y del sangrado, y minimizar el riesgo de incontinencia post-intervención. Persiste una pobreza de datos a largo plazo comparando la EIL con la inyección de TB para la fisura anal crónica, que incluyen los datos de la continencia previa a la intervención. Además, algunos pacientes se presentan inicialmente con fisura anal e incontinencia fecal simultáneas.
Existen múltiples factores que influencian la continencia del paciente, incluyendo la continencia basal, edad, género, antecedentes obstétricos y cirugía anorrectal previa [6]. La incontinencia postoperatoria auto-reportada por los pacientes varía basado en el método de recolección de los datos, con reporte de tasas aumentadas de incontinencia en las encuestas postales y telefónicas comparado con los pacientes entrevistados en el consultorio del cirujano [7].
El objetivo de este trabajo fue responder a cuatro cuestiones: ¿se está eligiendo a los mismos pacientes para recibir la TB, cuando se los compara con los pacientes con EIL? ¿Se puede prevenir la incontinencia efectuando la TB en pacientes seleccionados? ¿Tienen los pacientes con TB las mismas tasas de recidiva? ¿Las tasas de satisfacción son iguales para los pacientes con TB y EIL?
► Material y métodos
Después de la aprobación del comité de revisión institucional, se efectuó una revisión retrospectiva de las historias clínicas de pacientes sometidos a EIL o inyección de TB para fisura anal crónica, entre 2009 y 2015. Los pacientes fueron identificados del registro médico electrónico usando el código 565.0 de la International Classification of Disease 9th Revision (ICD-9). Los pacientes fueron excluidos si tenían un procedimiento anorrectal secundario diferente a un procedimiento menor, como una hemorroidectomía, resección de un plicoma cutáneo, fisurectomía o colonoscopía.
Los pacientes fueron excluidos también si tenían antecedentes de enfermedad de Crohn. Los datos recolectados para la revisión incluyeron: edad, género, cirujano, antecedentes obstétricos, comorbilidades médicas, y puntaje preoperatorio CCFI (Cleveland Clinic Fecal Incontinence) [8]. El puntaje CCFI arranca desde 0, representando continencia perfecta, hasta 20, referenciando incontinencia completa.
Los datos sobre la duración de los síntomas antes de la intervención, se basaron en los reportes de los pacientes documentados en la evaluación clínica preoperatoria al momento del procedimiento. También se recolectaron datos sobre tratamiento previo de la fisura anal, sea médico o quirúrgico. Se incluyeron los detalles del procedimiento efectuado.
Todos los procedimientos fueron realizados por cirujanos colorrectales certificados, en la Division of Colorectal Surgery en el University Hospitals Cleveland Medical Center. Los procedimientos fueron efectuados en uno de los diversos centros asistenciales con inyección de TB o técnica quirúrgica de EIL a discreción y preferencia del cirujano actuante.
Para la inyección de TB, los pacientes fueron sometidos a una única sesión. Un paciente tuvo una segunda inyección de TB. La dosis de TB varió entre 50 y 100 unidades diluidas en 5-10 ml de solución salina estéril, según la preferencia del cirujano. Las inyecciones de TB fueron efectuadas más frecuentemente como 2 inyecciones (izquierda y derecha), o una inyección de cuatro cuadrantes dentro del esfínter interno. No existe un protocolo departamental o institucional para la inyección de TB.
La EIL fue realizada usando una incisión lateral cubriendo el esfínter anal interno o en el surco interesfintérico. El esfínter anal interno fue aislado y seccionado utilizando electrocauterio. El defecto frecuentemente fue cerrado total o parcialmente utilizando sutura no absorbible. No se usaron postoperatoriamente bloqueadores de los canales de calcio rutinariamente después de cada procedimiento.
Al momento de la recolección de los datos (2015), los pacientes fueron contactados telefónicamente y preguntados sobre cuestiones específicas relacionadas con: satisfacción con el procedimiento realizado, si sentían subjetivamente que la fisura había retornado, si habían buscado tratamiento con un médico, y si habían sido tratados con cirugía adicional o medicamentos para su fisura. El puntaje CCFI fue calculado al momento del contacto telefónico.
Se compararon los datos clínicos entre los grupos. Los datos paramétricos se compararon utilizando la prueba t de Student y mostrados como media (± desvío estándar). Los datos no paramétricos se muestran como medianas con rangos intercuartilares y se compararon utilizando la prueba rank-sum de Wilcoxon. Las variables categóricas y ordinales fueron analizadas utilizando las pruebas de chi cuadrado o exacta de Fisher, y mostradas como frecuencias y porcentajes. Los análisis estadísticos se realizaron usando el programa Stata/SE 14.1 (StataCorp, College Station, Texas). Los valores de p menores de 0,05 fueron considerados estadísticamente significativos.
► Resultados
♦ Elección del procedimiento
Un total de 197 pacientes fue identificado basado en los códigos del ICD-9. Hubo 103 pacientes que fueron excluidos del análisis porque no fueron sometidos a inyección de TB o EIL, porque se encontró que tenían una fístula, o porque fueron sometidos a un procedimiento adicional que reunía los criterios de exclusión. Tres pacientes fallecieron y tres tenían una enfermedad de Crohn y, por lo tanto, también fueron excluidos. Hubo un total de 94 pacientes que cumplieron con los criterios del estudio: 73 pacientes fueron sometidos a EIL y 21 a TB.
Globalmente, los grupos no fueron estadísticamente diferentes. La mediana para la edad del paciente fue de 49 años para la TB y 52 años para la EIL (p = 1,0). La mediana de la duración de los síntomas fue de 4 meses para la TB vs 6 meses para la EIL (p = 0,2).
El 90% de los pacientes tenía un manejo médico previo, incluyendo una combinación de ablandadores de heces, laxantes, fibras y bloqueador tópico de los canales de calcio, en la mayoría de los casos. Aunque más mujeres tuvieron TB (71% de los pacientes vs 48% de los pacientes con EIL), eso no alcanzó significación estadística (p = 0,06). Más de la mitad de todas las mujeres (n = 30) tenía partos vaginales previos.
El puntaje CCFI medio preoperatorio fue estadísticamente diferente entre los pacientes con TB y EIL (p = 0,007). El puntaje CCFI medio preoperatorio para los pacientes con TB fue de 2,1%, con un 50% de los pacientes reportando continencia perfecta (CCFI = 0). En los pacientes que fueron seleccionados para EIL el puntaje CCFI medio fue sólo de 0,4, con el 88% de los pacientes reportando continencia perfecta.
Los pacientes tuvieron la misma probabilidad de tener un procedimiento secundario (52% en TB/EIL), sin embargo, el tipo de procedimiento varió. Los pacientes con TB fueron sometidos a endoscopía (29%) más a menudo que los pacientes con EIL (8%).
Los pacientes fueron sometidos a colonoscopía por 3 razones primarias: para evaluar una fuente adicional de sangrado, para propósitos de catastro, o para descartar una enfermedad inflamatoria intestinal. Los pacientes que fueron sometidos a EIL tuvieron una mayor probabilidad de tener una fisurectomía (23%), mientras que sólo 1 (5%) de los pacientes con TB fue sometido a fisurectomía. El 14% de los pacientes con TB y el 21% de los pacientes con EIL tuvo remoción de un plicoma como parte de su procedimiento (p = 0,5).
♦ Encuesta postoperatoria
Globalmente, 57 (61%) pacientes respondieron a la encuesta telefónica y consintieron en participar. No hubo diferencias significativas en el grupo encuestado con relación a la edad, género, puntaje CCFI preoperatorio, duración de los síntomas, u otros tratamientos previos para fisura anal, incluyendo TB previa o cirugía (p > 0,07 para todos). El tiempo medio desde el procedimiento hasta la encuesta fue de 46 ± 23 meses en el grupo de TB, y 44 ± 23 meses en el grupo de EIL (p = 0,8).
♦ Incontinencia postoperatoria
Postoperatoriamente, el puntaje CCFI global fue más alto en el grupo con TB (2,4 ± 3,2), comparado con el grupo de EIL (0,9 ± 1,9; p = 0,04). La declinación media del puntaje CCFI fue más baja en el grupo de TB (0,3) que en el grupo de EIL (0,5), pero eso no fue significativo (p > 0,1).
Después del procedimiento, el 29% de los pacientes con TB señaló una mejora en el puntaje CCFI, mientras que el 36% permaneció sin cambio y un 36% empeoró. En los pacientes con EIL, el 9% reportó una mejora en su puntaje CCFI, el 67% permaneció sin cambio y el 23% empeoró.
Mientras que el 50% de los pacientes con TB tenía un puntaje preoperatorio de cero, y ese número permaneció constante, el 88% de los pacientes con EIL tenía un puntaje CCFI preoperatorio de cero, pero ese número declinó al 70% postoperatoriamente. Preoperatoriamente, un paciente de TB y uno de EIL reportaron un puntaje CCFI de 8 a 14, indicador de incontinencia moderada. Postoperatoriamente, eso incrementó levemente en 2 pacientes con TB y permaneció en 1 paciente con EIL.
♦ Satisfacción del paciente
En cada grupo, al menos el 78% de los pacientes estuvo muy satisfecho o satisfecho con su tratamiento. Hubo tres (7%) pacientes en el grupo EIL que no estuvieron satisfechos con su tratamiento, comparado con dos (14%) que no estuvieron satisfechos y uno que estuvo muy insatisfecho en el grupo TB. Esas diferencias no fueron estadísticamente significativas (p = 0,1).
♦ Recidiva y manejo médico
Los pacientes que fueron sometidos a TB (n = 5; 36%) tuvieron una probabilidad mayor de considerar que su fisura anal había retornado, comparado con el grupo de EIL (n = 4; 9%; p = 0,03). No obstante, sólo dos pacientes en el grupo TB y tres pacientes en el grupo EIL habían consultado a un médico en relación con la recidiva. Ambos pacientes con TB fueron manejados no operatoriamente, mientras que un paciente con EIL fue manejado no operatoriamente y otro recibió tratamiento con TB. Al momento de la encuesta, los pacientes con TB tenían una mayor probabilidad de estar tomando laxantes (BT n = 6,43% vs EIL n = 4,9%; p = 0,01) y de usar analgésicos tópicos (n = 4, 29% vs n = 1, 1,2%, respectivamente; p = 0,01) que los pacientes con EIL.
► Discusión
El objetivo de este estudio fue determinar si la selección y los resultados de los pacientes tratados con EIL y TB para la fisura anal eran equivalentes.
Los datos obtenidos apoyan a estudios previos en la literatura en relación con las tasas de recidiva y satisfacción. Las tasas de recidiva para los pacientes con EIL fueron más bajasque para los pacientes con TB. Nasr y col., efectuaron un ensayo randomizado con 40 pacientes en cada grupo, comparando la TB con la EIL, y reportaron tasas de recidiva del 10% para los pacientes con EIL, y del 37,5% para los pacientes con TB, lo que es similar a lo hallado por los autores del presente trabajo, del 9% y 36% [9].
En un ensayo controlado randomizado con 25 pacientes en cada grupo, comparando la TB con la EIL, Valizadeh y col., reportaron tasas de no cicatrización del 52% en los pacientes con TB y del 8% en los pacientes con EIL, a los 12 meses [10]. Los resultados de los autores del presente trabajo con la TB son ligeramente mejores que los de Valizadeh y col., pero aproximadamente el 20% de los pacientes en su grupo de TB nunca tuvo cicatrización de la fisura, lo que podría ser responsable por los malos resultados. En el largo plazo, los pacientes con TB tienen una mayor probabilidad de recidiva que los pacientes con EIL.
A pesar de ello, los pacientes están generalmente satisfechos con su procedimiento. En el presente estudio, más del 78% de los pacientes estuvo satisfecho o muy satisfecho con su procedimiento, lo que fue similar entre los grupos. Múltiples estudios han evaluado la satisfacción de la EIL para la fisura anal, sin embargo, los datos sobre la satisfacción con la TB son escasos [3,11].
García-Aguilar y col., reportaron más del 80% de sus pacientes muy satisfechos o satisfechos con los resultados de su cirugía de EIL, lo que es similar a los hallazgos de este trabajo [12]. En contraste, la tasa reportada de hasta el 40,5% de pacientes con incontinencia para gases y 31% con manchado de la ropa interior, es mucho más alto que los resultados del presente estudio.
La cuestión real es saber si la selección de pacientes para la TB y para la EIL es equivalente, y si existe un tratamiento superior que debería ser realizado, o si ambos procedimientos deberían ser efectuados y, de ser así, en qué población de pacientes. En el presente estudio, hubo tres diferencias entre los pacientes seleccionados para TB y los pacientes sometidos a EIL.
Los pacientes que fueron sometidos a inyección de TB fueron más probablemente mujeres, tenían un puntaje CCFI preoperatorio más alto, y tuvieron una mayor probabilidad de tener un procedimiento endoscópico al momento de la cirugía.
La bibliografía sobre el tratamiento de las fisuras ha mostrado consistentemente preocupación sobre el riesgo de incontinencia en las mujeres después de la EIL [13]. Las diferencias anatómicas entre hombres y mujeres, así como los cambios durante el embarazo, hacen que la mujer tenga una probabilidad mayor de tener incontinencia durante su tiempo de vida [14,15].
Existe la preocupación de que el riesgo de incontinencia pueda no sólo ser inmediatamente posterior a la EIL, sino durante todo el tiempo de vida después de los cambios asociados con el embarazo y parto [16]. Además, las pacientes con algún tipo de lesión inherente con la gestación pueden tener una mayor probabilidad de experimentar incontinencia después de la EIL [17,18]. Por esa razón, los profesionales pueden ser reticentes a realizar la EIL en mujeres.
En este estudio, la inyección de TB se realizó en más mujeres, pero los autores desconocen si fue por preferencia de la paciente, del cirujano o secundario a otras cuestiones. Estudios adicionales pueden ayudar a determinar si hay una diferencia real en los resultados para las mujeres, dadas las diferencias en la anatomía de la pelvis.
Este estudio demostró un cambio en el puntaje CCFI postoperatorio en pacientes que fueron sometidos a TB; no obstante, a porcentaje mayor de pacientes con EIL experimentó un cambio negativo en la continencia inmediatamente después del procedimiento, cuando se comparó con los pacientes con TB.
Más importante es que después de cualquiera de los procedimientos, los datos sugieren que ese cambio puede ser de larga duración. Se encontró que el 36% de los pacientes con TB tuvo una declinación durable de la continencia, señalada al momento de la encuesta, comparado con el 23% de los pacientes con EIL, aunque el puntaje CCFI absoluto no fue significativamente diferente entre los grupos. Eso puede demostrar un cambio sutil desde la continencia perfecta a algunos accidentes.
Dado que los pacientes con TB tuvieron un empeoramiento de la continencia basal, sigue no estando claro si la declinación en la continencia podría ser una progresión natural del empeoramiento de la misma, o si la inyección de TB jugó un rol significativo. Dado que la mayoría de los pacientes con TB y EIL en ambos grupos retornó a la continencia basal o tuvo mejoramientos en la misma al momento de la encuesta, eso demuestra la posibilidad de empeoramiento de la continencia.
Otros estudios no han demostrado cambios durables en la continencia en los pacientes sometidos a TB y han demostrado tasas bajas de incontinencia en pacientes con EIL. Mentes y col., siguieron a los pacientes por al menos 12 meses después de TB o EIL [11]. Similarmente a los hallazgos del presente estudio, la cicatrización durable a largo plazo ocurrió en una proporción significativamente más alta de pacientes con EIL (94%) que con TB (75,4%).
De los pacientes con EIL, el 16% desarrolló incontinencia, con sólo un paciente (2%) teniendo un puntaje CCFI > 7. En contraste con los resultados del presente trabajo, los pacientes con TB no experimentaron efectos colaterales, incluyendo incontinencia. Es importante señalar que los pacientes con algún grado de incontinencia fueron excluidos del enrolamiento en ese estudio, por lo que no es sorprendente que los resultados sean diferentes. Arroyo y col., siguieron a los pacientes por hasta 3 años después de EIL o TB [19]. Ese estudio no describió la continencia preoperatoria de los pacientes y tampoco reportó si era una contraindicación para el enrolamiento en el estudio.
Esos autores hallaron que las recidivas ocurrieron dentro del primer año después de la intervención, y – similarmente – hallaron que la tasa de cicatrización en los pacientes sometidos a EIL (92,5%) era significativamente más alta que la de aquellos sometidos a TB (45%). No se reportó incontinencia en los pacientes con TB, y un 5% de los pacientes con EIL reportó incontinencia ocasional a gases.
Los cambios señalados en el presente estudio necesitan ser reproducidos, pero los pacientes en los que se está planificando un procedimiento para su fisura, deberían ser informados de la posibilidad de un cambio durable en la continencia. Los datos también ponen en duda la teoría de realizar preferentemente la TB en las mujeres y en pacientes con incontinencia preoperatoria imperfecta. Si la realización de la TB no preserva a los pacientes del riesgo de una incontinencia de larga duración y tiene una tasa mucho mayor de recidiva, entonces puede no garantizar la preferencia del cirujano para esas poblaciones.
La otra diferencia en este trabajo fue la cantidad de pacientes sometidos a endoscopía. Dado que es un estudio retrospectivo, es difícil determinar la indicación exacta para la endoscopía simultánea. No obstante, la frecuencia relativa de la endoscopía puede indicar incertidumbre en el diagnóstico. A menudo, un examen anoscópico completo no es realizado en pacientes con fisura sospechada al momento de la visita en consultorio [20].
El examen anoscópico puede empeorar los síntomas, aumentando el dolor y el sangrado. Por lo tanto, el paciente y el profesional pueden proceder al examen bajo anestesia sin un diagnóstico definitivo, con el pensamiento de descartar un origen alternativo del sangrado, una enfermedad inflamatoria intestinal u otras cuestiones perianales. Eso puede indicar una reticencia del profesional para comprometerse a una esfinterotomía definitiva cuando el diagnóstico no está confirmado.
Los métodos para encuestar a los pacientes pueden afectar los resultados. Al realizar una evaluación telefónica, se puede subestimar la incidencia de incontinencia. Casilla y col., encontraron que el 28,7% de los pacientes reportó incontinencia a heces y el 31,5% a gases, en la encuesta postal, pero en el seguimiento telefónico, sólo el 2% de los pacientes reportó una incontinencia significativa después de la EIL [7].
Es posible que los pacientes se puedan sentir más confortables y responder más verdaderamente vía una encuesta postal, y minimizar la extensión real de su incontinencia cuando son contactados por teléfono o en una entrevista en el consultorio del médico, particularmente del cirujano que lo operó. Eso genera una cuestión interesante sobre cuál es el método más preciso para encuestar a los pacientes para evaluar la incontinencia postoperatoria.
Los autores reconocen las limitaciones de este estudio. Una debilidad mayor es el tamaño pequeño de la muestra de los pacientes que participaron en la encuesta telefónica. Es posible que el aumento de la incontinencia basal constatado en el grupo de TB pudiera ser secundario al tamaño pequeño de la muestra (error de tipo II); no obstante, es más probable que los médicos eligieran realizar la TB en lugar de la EIL en los pacientes con peor continencia preoperatoria.
La parte de revisión retrospectiva de este estudio tiene los límites inherentes a los datos consignados en el registro médico. Los detalles relacionados a cómo se inyectó la TB y la dosis empleada no fueron señalados en dichos registros médicos. Además, los autores no pudieron determinar el proceso de pensamiento del cirujano para efectuar la EIL vs TB y la toma de decisión posterior pudo ser hipotetizada pero no verdaderamente comprobada.
Existe ciertamente la posibilidad de sesgo en los pacientes que eligieron participar en la encuesta telefónica. A pesar de esas limitaciones, la encuesta telefónica tuvo una buena tasa de respuesta con una medición del puntaje ampliamente utilizada y validada, para evaluar los resultados a largo plazo para los pacientes sometidos a TB vs EIL para la fisura anal.
► Conclusiones
La EIL y la inyección de TB son las principales opciones para la intervención por fisura anal crónica, en aquellos pacientes en los que fracasa el manejo médico conservador. Este estudio demostró que los cirujanos diferenciaron entre los pacientes que recibieron TB y aquellos que recibieron EIL, basado en el género, incontinencia preexistente y necesidad de colonoscopía adicional.
Aunque la inyección de TB es vista como una opción segura para esas poblaciones de pacientes, tanto los pacientes con TB como con EIL experimentaron una declinación en la continencia. Las tasas de recidiva fueron más altas en los pacientes con TB que en los pacientes con EIL, aunque los pacientes estuvieron igualmente satisfechos con el procedimiento. Dado que existe prejuicio en la decisión de realizar TB sobre la EIL, es necesaria una evaluación adicional para determinar si esas preferencias están garantizadas.
Resumen objetivo y comentario objetivo: Dr. Rodolfo D. Altrudi
martes, 5 de diciembre de 2017
domingo, 3 de diciembre de 2017
viernes, 1 de diciembre de 2017
jueves, 30 de noviembre de 2017
viernes, 24 de noviembre de 2017
viernes, 10 de noviembre de 2017
Rectogesic
Rectogesic 4 mg/g pomada rectal 30 g
Post by: admin in
Acción y mecanismo
– La acción farmacológica del trinitrato de glicerilo es mediada por la liberación del óxido nítrico, de forma que cuando la pomada se aplica por vía intraanal se relaja el esfínter anal interno, y por lo tanto, mejoran los espasmos y levemente el dolor asociado. No ha demostrado eficacia sobre la curación de las fisuras anales.
Farmacocinética
El Vd de trinitrato de glicerilo es de unos 3 l/Kg. y este volumen se aclara a tasas extremadamente rápidas, resultando en un t1/2 de unos 3 minutos. El CrCl es de 1 L/Kg./min excediendo en mucho el flujo sanguíneo hepático. Los sitios conocidos de metabolismo extrahepático incluyen hematíes y paredes vasculares. Los productos iniciales del metabolismo de trinitrato de glicerilo son nitrato inorgánico y los 1,2 y 1,3-dinitrogliceroles. Los dinitratos tienen un efecto vasodilatador menor que el del trinitrato de glicerilo, pero permanecen por más tiempo en el suero. Su contribución a la relajación del esfínter anal interno aún no es conocida. Los dinitratos son metabolizados después en mononitratos no vasoactivos y finalmente en glicerol y dióxido de carbono. En seis voluntarios sanos, la biodisponibilidad media de trinitrato de glicerilo aplicado al canal anal en forma de pomada al 0,2% fue aproximadamente el 50% de la dosis de 0,75 mg.
Indicaciones
-Dolor asociado a la fisura anal crónica.
Posología
Vía rectal:
* Adultos y ancianos: 1,5 mg/ 12 horas. El tratamiento podrá continuarse hasta que el dolor remita, hasta un máximo de 8 semanas.
* Niños y adolescentes: este medicamento no está recomendado para uso en niños y adolescentes menores de 18 años debido a la ausencia de datos sobre seguridad y eficacia.
NORMAS PARA LA CORRRECTA ADMINISTRACIÓN
El dedo se puede recubrir, con película plástica o un dedil, antes de aplicar la pomada. El dedo se coloca al lado de la línea de 2,5 cm. para la dosificación que aparece en el envase exterior en el que se proporciona la pomada y se extrae una cantidad equivalente a la longitud de la línea sobre el extremo del dedo con una presión ligera sobre el tubo. La cantidad de pomada obtenida es aproximadamente 375 mg (1,5 mg de NTG). A continuación el dedo recubierto se inserta suavemente en el canal rectal hasta la articulación interfalángea distal y se aplica de forma circunferencial al canal rectal.
* Adultos y ancianos: 1,5 mg/ 12 horas. El tratamiento podrá continuarse hasta que el dolor remita, hasta un máximo de 8 semanas.
* Niños y adolescentes: este medicamento no está recomendado para uso en niños y adolescentes menores de 18 años debido a la ausencia de datos sobre seguridad y eficacia.
NORMAS PARA LA CORRRECTA ADMINISTRACIÓN
El dedo se puede recubrir, con película plástica o un dedil, antes de aplicar la pomada. El dedo se coloca al lado de la línea de 2,5 cm. para la dosificación que aparece en el envase exterior en el que se proporciona la pomada y se extrae una cantidad equivalente a la longitud de la línea sobre el extremo del dedo con una presión ligera sobre el tubo. La cantidad de pomada obtenida es aproximadamente 375 mg (1,5 mg de NTG). A continuación el dedo recubierto se inserta suavemente en el canal rectal hasta la articulación interfalángea distal y se aplica de forma circunferencial al canal rectal.
Contraindicaciones
– Hipersensibilidad al principio activo “trinitrato de glicerilo” o a alguno de los excipientes, o reacciones idiosincrásicas a otros nitratos orgánicos.
– Donantes de óxido nítrico (NO), tales como dinitrato de isosorbida y nitrito amílico o nitrito butílico.
– Donantes de óxido nítrico (NO), tales como dinitrato de isosorbida y nitrito amílico o nitrito butílico.
Precauciones
– Tratamiento concomitante con citrato de sildenafilo, tadalafilo, vardenafilo o con donantes de óxido nítrico (NO), tales como dinitrato de isosorbida y nitrito amílico o nitrito butílico.
– [HIPOTENSION ORTOSTATICA] , hipotensión o hipovolemia no corregida, ya que el empleo de trinitrato de glicerilo en estas condiciones podría producir graves cuadros de hipotensión o shock.
– [HIPERTENSION INTRACRANEAL] (p.e. traumatismo craneoencefálico o hemorragia cerebral) o circulación cerebral insuficiente.
– [MIGRAÑA] o dolores de cabeza recurrentes.
– [ESTENOSIS AORTICA] o [ESTENOSIS MITRAL]
– [CARDIOMIOPATIA] obstructiva hipertrófica.
– [PERICARDITIS] constrictiva o taponamiento pericárdico.
– [ANEMIA] severa.
– [GLAUCOMA EN ANGULO ESTRECHO]
– [HIPOTENSION ORTOSTATICA] , hipotensión o hipovolemia no corregida, ya que el empleo de trinitrato de glicerilo en estas condiciones podría producir graves cuadros de hipotensión o shock.
– [HIPERTENSION INTRACRANEAL] (p.e. traumatismo craneoencefálico o hemorragia cerebral) o circulación cerebral insuficiente.
– [MIGRAÑA] o dolores de cabeza recurrentes.
– [ESTENOSIS AORTICA] o [ESTENOSIS MITRAL]
– [CARDIOMIOPATIA] obstructiva hipertrófica.
– [PERICARDITIS] constrictiva o taponamiento pericárdico.
– [ANEMIA] severa.
– [GLAUCOMA EN ANGULO ESTRECHO]
ADVERTENCIAS SOBRE EXCIPIENTES:
– Por contener lanolina puede provocar reacciones locales en la piel como dermatitis de contacto.
– Por contener lanolina puede provocar reacciones locales en la piel como dermatitis de contacto.
Advertencias/consejos
CONSEJOS AL PACIENTE
– Esta formulación contiene propilenglicol y lanolina que pueden provocar irritaciones o reacciones cutáneas (p.e., dermatitis por contacto).
– Advierta a su médico si esta tomando otra medicación.
– No use este medicamento si está embarazada o pudiera estarlo.
– Se recomienda el reblandecimiento de las heces aumentando la ingesta de fibra en forma de salvado o usando un laxante formador de masa. El uso a corto plazo de preparaciones con un anestésico local suele ser beneficioso.
CONSIDERACIONES ESPECIALES
– La relación riesgo/beneficio de este medicamento debe determinarse en cada paciente. Algunos pacientes pueden experimentar dolores de cabeza graves a consecuencia del tratamiento. En algunos casos se recomienda volver a evaluar la dosis y determinar la adecuada. En los pacientes en que se considera que la relación riesgo/beneficio es negativa, se deberá interrumpir el tratamiento y se deberán instaurar otras medidas terapéuticas o quirúrgicas.
– Este medicamento debe utilizarse con precaución en pacientes con enfermedad hepática o renal grave.
– La hipotensión excesiva, especialmente durante periodos prolongados de tiempo, debe evitarse por los posibles efectos deletéreos en el cerebro, corazón, hígado y riñones derivados de la deficiente perfusión y el riesgo asociado de isquemia, trombosis y alteraciones funcionales de estos órganos.
– Debe aconsejarse a los pacientes que cambien de postura despacio cuando pasan de posiciones tumbadas o sentadas a posiciones verticales para minimizar la hipotensión postural. Este consejo reviste particular importancia para los pacientes con volumen sanguíneo reducido y que se encuentran en tratamiento diurético. La hipotensión inducida por trinitrato de glicerilo puede venir acompañada de bradicardia paradójica y aumento de la angina de pecho. Los pacientes ancianos pueden ser más susceptibles al desarrollo de hipotensión postural, en particular si se levantan repentinamente. El alcohol puede aumentar los efectos hipotensivos del trinitrato de glicerilo.
– Si el médico opta por utilizar pomada de trinitrato de glicerilo en pacientes con infarto agudo de miocardio o insuficiencia cardiaca congestiva, se deberá monitorizar cuidadosamente su estado clínico y hemodinámico para evitar los riesgos potenciales de la hipotensión y la taquicardia. Si aumentan las hemorragias asociadas a hemorroides, se debe interrumpir el tratamiento.
– De persistir el dolor anal, será necesario obtener un diagnóstico diferencial para excluir otras causas del dolor.
– Esta formulación contiene propilenglicol y lanolina que pueden provocar irritaciones o reacciones cutáneas (p.e., dermatitis por contacto).
– Advierta a su médico si esta tomando otra medicación.
– No use este medicamento si está embarazada o pudiera estarlo.
– Se recomienda el reblandecimiento de las heces aumentando la ingesta de fibra en forma de salvado o usando un laxante formador de masa. El uso a corto plazo de preparaciones con un anestésico local suele ser beneficioso.
CONSIDERACIONES ESPECIALES
– La relación riesgo/beneficio de este medicamento debe determinarse en cada paciente. Algunos pacientes pueden experimentar dolores de cabeza graves a consecuencia del tratamiento. En algunos casos se recomienda volver a evaluar la dosis y determinar la adecuada. En los pacientes en que se considera que la relación riesgo/beneficio es negativa, se deberá interrumpir el tratamiento y se deberán instaurar otras medidas terapéuticas o quirúrgicas.
– Este medicamento debe utilizarse con precaución en pacientes con enfermedad hepática o renal grave.
– La hipotensión excesiva, especialmente durante periodos prolongados de tiempo, debe evitarse por los posibles efectos deletéreos en el cerebro, corazón, hígado y riñones derivados de la deficiente perfusión y el riesgo asociado de isquemia, trombosis y alteraciones funcionales de estos órganos.
– Debe aconsejarse a los pacientes que cambien de postura despacio cuando pasan de posiciones tumbadas o sentadas a posiciones verticales para minimizar la hipotensión postural. Este consejo reviste particular importancia para los pacientes con volumen sanguíneo reducido y que se encuentran en tratamiento diurético. La hipotensión inducida por trinitrato de glicerilo puede venir acompañada de bradicardia paradójica y aumento de la angina de pecho. Los pacientes ancianos pueden ser más susceptibles al desarrollo de hipotensión postural, en particular si se levantan repentinamente. El alcohol puede aumentar los efectos hipotensivos del trinitrato de glicerilo.
– Si el médico opta por utilizar pomada de trinitrato de glicerilo en pacientes con infarto agudo de miocardio o insuficiencia cardiaca congestiva, se deberá monitorizar cuidadosamente su estado clínico y hemodinámico para evitar los riesgos potenciales de la hipotensión y la taquicardia. Si aumentan las hemorragias asociadas a hemorroides, se debe interrumpir el tratamiento.
– De persistir el dolor anal, será necesario obtener un diagnóstico diferencial para excluir otras causas del dolor.
Interacciones
– Acetilcisteína. La acetilcisteína podría potenciar los efectos vasodilatadores de la nitroglicerina y sus reacciones adversas a dosis muy elevadas (100 mg/kg).
– Alcohol etílico. La administración conjunta de nitroglicerina con etanol podría dar lugar a una potenciación de los efectos hipotensores de la nitroglicerina. Se recomienda evitar el consumo de grandes cantidades de bebidas alcohólicas durante el tratamiento con nitroglicerina.
– Alteplasa. La nitroglicerina podría reducir la actividad trombolítica de la alteplasa. Se recomienda evitar la asociación.
– Apomorfina. Ambos fármacos podrían dar lugar a disminuciones significativas de la presión arterial, especialmente con dosis de apomorfina superiores a 5 mg.
– Dihidroergotamina. La nitroglicerina podría incrementar la absorción intestinal de dihidroergotamina, que a su vez podría oponerse a los efectos vasodilatadores coronarios del nitrato.
– Heparina. La administración conjunta de heparina con nitroglicerina podría dar lugar a una reducción de la actividad terapéutica de la heparina. Se recomienda vigilar el TPTA (tiempo parcial de tromboplastina activada) y ajustar la dosis de heparina al iniciar o suspender un tratamiento con nitroglicerina, si fuera necesario.
– Inhibidores de la fosfodiesterasa-5 (sildenafilo, tadalafilo, vardenafilo). La administración conjunta de un inhibidor de la fosfodiesterasa 5 con un nitrato podría dar lugar a una potenciación de los efectos farmacológicos de ambos fármacos, causando una hipotensión grave que podría dar lugar a parada cardíaca. Se recomienda evitar la asociación entre nitroglicerina y fármacos para la disfunción eréctil, y esperar a administrar nitroglicerina hasta pasadas al menos 48 horas de la última dosis del inhibidor de la fosfodiesterasa.
Además de estas interacciones, hay que tener presente que los efectos vasodilatadores de la nitroglicerina podrían aumentar el riesgo de hipotensión al asociarlo a otros fármacos como IECA, beta-bloqueantes, diuréticos u otros antihipertensivos, así como antidepresivos tricíclicos.
No se puede excluir que la nitroglicerina cuando se administra por vía rectal no interacciones con ácido acetilsalicílico y otros AINE, tal y como pasa cuando se administra por vía sublingual, parenteral o transdérmica.
– Alcohol etílico. La administración conjunta de nitroglicerina con etanol podría dar lugar a una potenciación de los efectos hipotensores de la nitroglicerina. Se recomienda evitar el consumo de grandes cantidades de bebidas alcohólicas durante el tratamiento con nitroglicerina.
– Alteplasa. La nitroglicerina podría reducir la actividad trombolítica de la alteplasa. Se recomienda evitar la asociación.
– Apomorfina. Ambos fármacos podrían dar lugar a disminuciones significativas de la presión arterial, especialmente con dosis de apomorfina superiores a 5 mg.
– Dihidroergotamina. La nitroglicerina podría incrementar la absorción intestinal de dihidroergotamina, que a su vez podría oponerse a los efectos vasodilatadores coronarios del nitrato.
– Heparina. La administración conjunta de heparina con nitroglicerina podría dar lugar a una reducción de la actividad terapéutica de la heparina. Se recomienda vigilar el TPTA (tiempo parcial de tromboplastina activada) y ajustar la dosis de heparina al iniciar o suspender un tratamiento con nitroglicerina, si fuera necesario.
– Inhibidores de la fosfodiesterasa-5 (sildenafilo, tadalafilo, vardenafilo). La administración conjunta de un inhibidor de la fosfodiesterasa 5 con un nitrato podría dar lugar a una potenciación de los efectos farmacológicos de ambos fármacos, causando una hipotensión grave que podría dar lugar a parada cardíaca. Se recomienda evitar la asociación entre nitroglicerina y fármacos para la disfunción eréctil, y esperar a administrar nitroglicerina hasta pasadas al menos 48 horas de la última dosis del inhibidor de la fosfodiesterasa.
Además de estas interacciones, hay que tener presente que los efectos vasodilatadores de la nitroglicerina podrían aumentar el riesgo de hipotensión al asociarlo a otros fármacos como IECA, beta-bloqueantes, diuréticos u otros antihipertensivos, así como antidepresivos tricíclicos.
No se puede excluir que la nitroglicerina cuando se administra por vía rectal no interacciones con ácido acetilsalicílico y otros AINE, tal y como pasa cuando se administra por vía sublingual, parenteral o transdérmica.
Análisis clínicos
– La nitroglicerina puede interferir con la medición de las catecolaminas y el ácido vanilmandélico en orina ya que aumenta la excreción de estas sustancias.
Embarazo
Categoría C de la FDA. Por ausencia de datos sobre seguridad y eficacia no se recomienda el uso de este medicamento durante el embarazo.
Lactancia
No se sabe con certeza si el trinitrato de glicerilo se excreta en la leche materna. Debido a los posibles efectos perjudiciales sobre el lactante, no se recomienda el uso de este medicamento durante la lactancia.
Efectos sobre la conducción
Este medicamento puede provocar mareos, aturdimiento, visión borrosa, dolores de cabeza o cansancio en algunos pacientes, especialmente cuando se usa por primera vez. Se recomienda no conducir o utilizar maquinaria peligrosa mientras no se tenga la certeza de que este medicamento no le afecta de forma adversa.
Reacciones adversas
En los ensayos clínicos de Fase III con la pomada rectal la incidencia de los dolores de cabeza leves, moderados y graves fue del 18%, 25% y 20%, respectivamente. Los pacientes con antecedentes de migraña o dolores de cabeza recurrentes tuvieron un riesgo mayor de desarrollar dolores de cabeza durante el tratamiento. El dolor de cabeza puede recurrir con cada dosis diaria, en especial con dosis más altas. El dolor de cabeza puede tratarse con un analgésico suave, p.e., paracetamol, y en general revierte al interrumpirse el tratamiento. También pueden ocurrir episodios transitorios de mareo, ocasionalmente relacionados con cambios en la tensión arterial. La hipotensión se da con poca frecuencia pero en algunos pacientes puede ser lo bastante grave como para justificar la interrupción del tratamiento. Se ha informado de síncopes, angina creciente e hipertensión de rebote, pero todos son casos poco frecuentes. Las reacciones alérgicas al trinitrato de glicerilo son poco frecuentes, y la gran mayoría de éstas que se notificaron fueron casos de dermatitis por contacto o erupciones localizadas que ocurrieron en pacientes que recibían trinitrato de glicerilo en pomadas o parches. Ha habido algunas notificaciones de verdaderas reacciones anafilactoideas, y estas reacciones pueden probablemente darse en pacientes que reciben trinitrato de glicerilo por cualquier vía. En ocasiones muy raras, dosis típicas de nitratos orgánicos han causado metahemoglobinemia en pacientes aparentemente normales. En raras ocasiones, se han observado casos de golpes de calor como reacción adversa de otros medicamentos que contienen trinitrato de glicerilo.
Dentro de la clasificación por órganos y sistemas, las reacciones adversas se indican por cada una de las siguientes frecuencias: muy frecuentes (>10%), frecuentes (10-1%), poco frecuentes (1-0.1%).
– Trastornos del sistema nervioso
*Muy frecuentes: [CEFALEA]
* Frecuentes: [MAREO]
– Trastornos gastrointestinales
*Frecuentes: [NAUSEAS]
*Poco frecuentes: [DIARREA], malestar anal, [VOMITOS], [HEMORRAGIA RECTAL], trastorno rectal.
– Trastornos de la piel y del tejido subcutáneo:
*Poco frecuentes: [PRURITO], [QUEMAZON CUTANEA] y [PRURITO]
– Trastornos cardíacos y vasculares
* Poco frecuentes: [TAQUICARDIA]
Dentro de la clasificación por órganos y sistemas, las reacciones adversas se indican por cada una de las siguientes frecuencias: muy frecuentes (>10%), frecuentes (10-1%), poco frecuentes (1-0.1%).
– Trastornos del sistema nervioso
*Muy frecuentes: [CEFALEA]
* Frecuentes: [MAREO]
– Trastornos gastrointestinales
*Frecuentes: [NAUSEAS]
*Poco frecuentes: [DIARREA], malestar anal, [VOMITOS], [HEMORRAGIA RECTAL], trastorno rectal.
– Trastornos de la piel y del tejido subcutáneo:
*Poco frecuentes: [PRURITO], [QUEMAZON CUTANEA] y [PRURITO]
– Trastornos cardíacos y vasculares
* Poco frecuentes: [TAQUICARDIA]
Sobredosis
Una sobredosis accidental de este medicamento podría dar lugar a hipotensión y taquicardia refleja. No se conoce ningún antagonista específico a los efectos vasodilatadores de la nitroglicerina, y no se ha sometido ninguna intervención a estudio controlado como tratamiento para la sobredosis de nitroglicerina. Dado que la hipotensión asociada con sobredosis de nitroglicerina es el resultado de la venodilatación y la hipovolemia arterial, una terapia prudente en esta situación debe orientarse a aumentar el volumen de fluidos centrales. La elevación pasiva de las piernas del paciente puede ser suficiente, pero puede ser también necesaria la perfusión intravenosa de sueros salinos normales u otros líquidos similares. En casos excepcionales de hipotensión severa o shock, puede ser necesario instaurar medidas de resucitación. Asimismo, la dosis excesiva puede producir metahemoglobinemia, que debe tratarse con infusión de azul de metileno.
Periodo de validez
2 años.
Precauciones especiales de conservación
No conservar a temperatura superior a 25°C.
No congelar.
Mantener el tubo perfectamente cerrado
No congelar.
Mantener el tubo perfectamente cerrado
martes, 7 de noviembre de 2017
Uso de Trinitrato de Glicerol
Rev. gastroenterol. Perú v.29 n.1 supl.1 Lima ene./mar. 2009
ARTICULO ORIGINAL
Uso de Trinitrato de Glicerol en ungüento para el manejo de la fisura anal crónica en el Hospital Nacional Cayetano Heredia
Use of glycerol trinitrate in an ointment for the management of chronic anal fissure at the National Hospital “Cayetano Heredia”
Sandro Vila ; Carlos García ; Alejandro Piscoya ; Raúl De los Ríos ; José L. Pinto ; Jorge Huerta-Mercado ; Alejandro Bussalleu
Servicio de Gastroenterología – Hospital Nacional Cayetano Heredia. Lima-Perú.
RESUMEN
Introducción: La fisura anal es un desgarro lineal de la mucosa del canal anal. Cuando la curación falla progresa a fisura anal crónica (FAC). La FAC es un problema proctológico frecuente, afecta mayormente a pacientes jóvenes, es incapacitante, por lo que es importante un diagnóstico adecuado y un tratamiento rápido y eficaz. Actualmente existen diferentes opciones terapéuticas, médicas y quirúrgicas. Dentro de las primeras existen varias opciones que producen relajación del esfínter anal. Una de las opciones más usadas es el ungüento de Trinitrato de Glicerol (TNG) al 0.2%, con algunos estudios randomizados y controlados que reportan tasas de curación entre 48 y 69% y otros con resultados equiparables comparados con la cirugía. Nuestro objetivo fue conocer los resultados del ungüento de TNG evitando la cirugía y la probable sección permanente del esfínter anal interno.
Material y métodos: se utilizó Trinitrato de Glicerol al 0.2% en ungüento tópico, 2 veces al día durante 2 semanas. En todos los pacientes con diagnóstico de FAC, que cumplían los criterios de inclusión, en el periodo, de febrero de 2007 a Enero de 2008. Se realizaron dos controles, uno al término del tratamiento para verificar cicatrización y desaparición de sintomatología y el otro a los 2 meses para constatar recidiva.
Resultados: Ingresaron al estudio 30 pacientes, 19 mujeres (63.3%) y 11 varones (36.7%). La edad promedio fue de 34.87 años, con mayor prevalencia entre 21 y 40 años (50%) y con menor entre 41 y 50 (13.3%). La sintomatología más frecuentemente encontrada fue la asociación de dolor anal y rectorragia en 66.6%, seguida de rectorragia y dolor anal aislados en 23.3% y 10% respectivamente. La localización más frecuente de la FAC fue la línea media posterior en 63.3%, seguida de la línea media anterior en 16.7% y ambas en 16.7%. Cuatro de los 30 pacientes incluidos se perdieron. De los 26 pacientes restantes un (19) 73% experimentó desaparición completa de la sintomatología y (7) 27% persistió con los síntomas en menor grado.
Se presentó cefalea como efecto adverso en 3 pacientes. El control a las 2 semanas de tratamiento evidenció cicatrización parcial y completa de la fisura en 22 pacientes (84.6%) y persistencia en 4 (15.4%). El control final, a los 2 meses, con 18 pacientes que acudieron, evidenció cicatrización de la fisura en 16 (69.6%) y recidiva en 2 (8.7%).
Conclusiones: encontramos que el Trinitrato de Glicerol, en ungüento tópico al 0.2%, aplicado tópicamente 2 veces por día, durante dos semanas es efectivo en el tratamiento de la fisura anal crónica, con un 69.6% de éxito, a los dos meses de seguimiento, por lo que debe considerarse como una terapia alternativa para la FAC.
Material y métodos: se utilizó Trinitrato de Glicerol al 0.2% en ungüento tópico, 2 veces al día durante 2 semanas. En todos los pacientes con diagnóstico de FAC, que cumplían los criterios de inclusión, en el periodo, de febrero de 2007 a Enero de 2008. Se realizaron dos controles, uno al término del tratamiento para verificar cicatrización y desaparición de sintomatología y el otro a los 2 meses para constatar recidiva.
Resultados: Ingresaron al estudio 30 pacientes, 19 mujeres (63.3%) y 11 varones (36.7%). La edad promedio fue de 34.87 años, con mayor prevalencia entre 21 y 40 años (50%) y con menor entre 41 y 50 (13.3%). La sintomatología más frecuentemente encontrada fue la asociación de dolor anal y rectorragia en 66.6%, seguida de rectorragia y dolor anal aislados en 23.3% y 10% respectivamente. La localización más frecuente de la FAC fue la línea media posterior en 63.3%, seguida de la línea media anterior en 16.7% y ambas en 16.7%. Cuatro de los 30 pacientes incluidos se perdieron. De los 26 pacientes restantes un (19) 73% experimentó desaparición completa de la sintomatología y (7) 27% persistió con los síntomas en menor grado.
Se presentó cefalea como efecto adverso en 3 pacientes. El control a las 2 semanas de tratamiento evidenció cicatrización parcial y completa de la fisura en 22 pacientes (84.6%) y persistencia en 4 (15.4%). El control final, a los 2 meses, con 18 pacientes que acudieron, evidenció cicatrización de la fisura en 16 (69.6%) y recidiva en 2 (8.7%).
Conclusiones: encontramos que el Trinitrato de Glicerol, en ungüento tópico al 0.2%, aplicado tópicamente 2 veces por día, durante dos semanas es efectivo en el tratamiento de la fisura anal crónica, con un 69.6% de éxito, a los dos meses de seguimiento, por lo que debe considerarse como una terapia alternativa para la FAC.
Palabras claves: Fisura anal crónica, tratamiento médico, trinitrato de glicerol ungüento.
SUMMARY
Introduction: The anal fissure is a linear tear in the anal canal mucosa. If healing fails, it evolves into a chronic anal fissure (CAF). This is one of the most frequent proctologic problems affecting younger patients, altering their social and work life. As it is disabling disease, it causes a socioeconomic problem and, hence, it is important to make a proper diagnosis and apply a rapid and efficient treatment.
At present, there are different therapeutic options, both medical and surgical. Among the first, there are several options that relax the anal sphincter. One of the options which are most used is the 0.2% Glycerol Trinitrate (GTN) ointment, there being some randomized and controlled studies reporting 48% and 69% healing rates and other studies with comparable results against surgery.
The objective was to know the results of the GTN ointment, so as to avoid surgery, and the probable permanent section of the internal anal sphincter.
Material and methods: Topical Glycerol Trinitrate ointment 0.2% was used twice a day during two weeks. All patients diagnosed with CAF who met the inclusion criteria participated in this study for a one-year period, from February 2007 to January 2008. Two controls were carried out, one at the end of the treatment to verify healing and absence of symptoms, and the other after two months to check recidivism.
Results: There were 19 female patients (63.3%) and 11 male patients (36.7%). The average age was 34.87 years, with higher prevalence between 21 and 40 years (50%) and minor prevalence between 41 and 50 years (13.3%). The most frequent symptoms found were the association of anal pain with rectal bleeding in 66.6% of the patients, followed by isolated rectal bleeding and anal pain in 23.3% and 10% of cases, respectively. The most common localization of the CAF was the posterior midline in 63.3% of patients, followed by the anterior midline in 16.7% of patients, and by both midlines in 16.7% of cases. Four of the 30 patients included were lost. All the symptoms vanished in 73% (19) of the 26 remaining patients and symptoms persisted to a lower degree in 27% (7).
Headache was an adverse effect in three patients. The control performed after 2 weeks of treatment evidenced partial and complete cicatrization of the fissure in 22 patients (84.6%) and persistence in 4 patients (15.4%). The final control performed after 2 months on the 18 patients who attended evidenced healing of the fissure in 16 (69.6%) and recidivism in 2 (8.7%).
Conclusions: The following conclusion was drawn topical Glycerol Trinitrate 0.2% ointment, applied twice a day during two weeks, is effective in the treatment of chronic anal fissure, with a 69.9% success rate after two months of follow-up. Consequently, it must be considered as an alternate therapy in the treatment of CAF.
At present, there are different therapeutic options, both medical and surgical. Among the first, there are several options that relax the anal sphincter. One of the options which are most used is the 0.2% Glycerol Trinitrate (GTN) ointment, there being some randomized and controlled studies reporting 48% and 69% healing rates and other studies with comparable results against surgery.
The objective was to know the results of the GTN ointment, so as to avoid surgery, and the probable permanent section of the internal anal sphincter.
Material and methods: Topical Glycerol Trinitrate ointment 0.2% was used twice a day during two weeks. All patients diagnosed with CAF who met the inclusion criteria participated in this study for a one-year period, from February 2007 to January 2008. Two controls were carried out, one at the end of the treatment to verify healing and absence of symptoms, and the other after two months to check recidivism.
Results: There were 19 female patients (63.3%) and 11 male patients (36.7%). The average age was 34.87 years, with higher prevalence between 21 and 40 years (50%) and minor prevalence between 41 and 50 years (13.3%). The most frequent symptoms found were the association of anal pain with rectal bleeding in 66.6% of the patients, followed by isolated rectal bleeding and anal pain in 23.3% and 10% of cases, respectively. The most common localization of the CAF was the posterior midline in 63.3% of patients, followed by the anterior midline in 16.7% of patients, and by both midlines in 16.7% of cases. Four of the 30 patients included were lost. All the symptoms vanished in 73% (19) of the 26 remaining patients and symptoms persisted to a lower degree in 27% (7).
Headache was an adverse effect in three patients. The control performed after 2 weeks of treatment evidenced partial and complete cicatrization of the fissure in 22 patients (84.6%) and persistence in 4 patients (15.4%). The final control performed after 2 months on the 18 patients who attended evidenced healing of the fissure in 16 (69.6%) and recidivism in 2 (8.7%).
Conclusions: The following conclusion was drawn topical Glycerol Trinitrate 0.2% ointment, applied twice a day during two weeks, is effective in the treatment of chronic anal fissure, with a 69.9% success rate after two months of follow-up. Consequently, it must be considered as an alternate therapy in the treatment of CAF.
Key words: Chronic anal fissure, medical treatment, glycerol trinitrate ointment.
INTRODUCCIÓN
La fisura anal (FA) es un desgarro lineal de la mucosa del canal anal. Si la curación falla progresa a fisura anal crónica (FAC). La FAC se asocia a compromiso de la submucosa (exponiendo las fibras del esfínter anal interno), plicoma perianal e hipertrofia papilar. Aunque no esta definido el período de tiempo que distingue la fisura anal aguda (FAA), de la crónica, algunos autores sugieren que la FAC debe estar presente por lo menos durante 6 a 8 semanas. (1,2)
Las FA son comúnmente vistas en la línea media posterior, aunque 10-15% se localizan en la línea media anterior.(3) Las fisuras localizadas fuera de la línea media sugieren presencia de patología subyacente como: cáncer, enfermedad inflamatoria intestinal, sífilis, VIH/SIDA, TBC.
La FA es un desorden común, sin embargo su incidencia exacta es desconocida. Puede ser frecuentemente mal diagnosticada como hemorroides por muchos médicos. Se presentan frecuentemente en adultos jóvenes y afectan a ambos sexos por igual.(4)
En el Servicio de Gastroenterología del Hospital Nacional Cayetano Heredia, se diagnosticaron durante los últimos 4 años (enero 2002 – diciembre 2005), un total de 162 casos de fisura anal, aproximadamente 3.5 casos por mes. Teniendo una frecuencia de FAA de 22.8% (37) y de FAC 77.2% (125); siendo referidas todas éstas últimas al Servicio de Cirugía. No se disponen de datos estadísticos sobre la evolución de dichos pacientes.
El dolor durante y principalmente posterior a la defecación es el motivo principal de consulta (90%). En algunos casos asociado a sangrado rectal mínimo.
La fisiopatología exacta de la fisura anal no ha sido claramente establecida, actualmente las teorías giran alrededor de la tonicidad del esfínter anal y el flujo sanguíneo anal.(5) Como otros músculos lisos la relajación del esfínter anal interno (EAI) esta mediada por la vía del oxido nítrico, una deficiencia relativa de la oxido nítrico sintetasa, ha sido sugerido como posible mecanismo de la hipertonía del EAI.(6) Por otro lado debido a que las fisuras son más comúnmente vistas en la línea media posterior, el flujo sanguíneo inadecuado de esta región, se ha postulado como hipótesis y también juega un rol importante en el desarrollo de las fisuras.(7,8).
El diagnóstico de fisura anal es sencillo y se basa en la historia clínica y el examen físico.
Para el tratamiento de la fisura anal existen actualmente diferentes opciones terapéuticas, con resultados clínicos muy variables en la literatura, que abarcan desde medidas higiénico-dietéticas hasta la cirugía.
Existen numerosos estudios que demuestran la eficacia de la dieta rica en fibra, la ingesta de líquidos y los baños de asiento, como medidas que curan hasta el 85% de las FAA.(9) Sin embargo en el caso de la FAC apenas existen estudios que hayan evaluado la eficacia de las medidas conservadoras con probabilidad de éxito que oscila entre el 20-50%. Dos estudios retrospectivos grandes de 393 y 876 pacientes con seguimiento por más de 5 años, documentaron tasas de curación de aproximadamente 45% con terapia conservadora sola. (10,11)
Basado en los mecanismos fisiopatológicos de la formación de la fisura, varios métodos han sido desarrollados para producir relajación del esfínter. Este puede realizarse a través de una incisión quirúrgica o relajación médica.(12-31) Muchos abogan por los últimos métodos que tienen la finalidad similar a la cirugía de disminuir el tono de relajación anal, sin la desventaja de daño muscular permanente, que conlleva la cirugía. Esta terapia química ha tenido gran popularidad durante los recientes años.
El objetivo con estos grupos heterogéneos de manejo es restaurar el tono normal del esfínter lo suficiente para permitir la curación de la fisura anal. Aunque ambas preparaciones oral y tópica han sido descritas, se ha puesto mayor interés en los agentes tópicos debido a sus mayores tasas de curación con pocos efectos colaterales.
Una de las medicaciones tópicas más usadas es el TNG (trinitrato de glicerol), que incrementa el oxido nítrico, induciendo relajación del EAI. Estudios recientes con TNG mostraron resultados muy prometedores, con tasas de éxito de curación de fisuras crónicas de 80 a 86%.(32,33) Sin embargo estos estudios fueron pequeños y no controlados. Además, diferentes inicios de tratamiento y varios regímenes de dosis, desde 0.2 - 0.8% aplicados entre 2 y 4 v/d fueron usados. Esta variabilidad hace difícil la comparación exacta de resultados de los estudios, encontrando en muchos ensayos randomizados controlados, tasas de curación bajas entre 48 y 69% (20,34), moderando así algunos de los entusiasmos tempranos.
Los problemas con TNG tópico fueron principalmente los efectos colaterales como cefalea y leves mareos, además de la intolerancia y taquifilaxia como obstáculos mayores para la adherencia al tratamiento. Las tasas de recurrencia posteriores a TNG han sido generalmente decepcionantes. Un estudio de 43 pacientes (17 con TNG) mostró recurrencia de 5 de 7 pacientes que tuvieron inicialmente curación. Requiriendo posteriormente 5 pacientes más del grupo de TNG, esfinterotomia subsiguiente.(19) Otro estudio mostró 27% de tasa de recurrencia después de un seguimiento promedio de 6 meses. Una hipótesis sobre la razón para la falla de TNG es la duración de sus efectos, que es aproximadamente 90 min., en pacientes con fisuras no curadas.(35,36) Desafortunadamente el incremento en la frecuencia de aplicación no ha demostrado mejorar la curación.
Otro fármaco el Diltiazem es usada para relajación del esfínter. Es un bloqueador de los canales de calcio, produciendo relajación del músculo liso en las arteriolas y en EAI. Ha sido usado en forma oral y tópica para el tratamiento de FAC, demostrando disminuir la presión de relajación del esfínter.(37)
Aunque se han usado diferentes dosis para ambas formas de preparación tanto tópica y oral, la ingesta 2v/d ha mostrado ser mejor que 1v/d y las preparaciones tópicas sobre el 2% demostraron no tener efectos adversos. En un estudio comparando forma oral y tópica, esta última causó disminución considerablemente significativa de la presión media de relajación anal y fue asociada con tasas altas de curación. En este estudio el diltiazem oral fue asociado con riesgo elevado de efectos colaterales como: cefalea, nauseas y defectos de gusto y olfato. Otros estudios comparando diltiazem tópico con TNG, encontraron tasas de curación y recurrencia equivalentes, pero menos efectos colaterales y mejor adherencia o tolerancia con diltiazem.(27,28,37) Varios autores han encontrado que diltiazem puede curar aproximadamente 50% de los pacientes que tienen previamente falla con terapia con TNG. (38,39)
Así mismo con la finalidad de reducir la hipertonía esfinteriana, se han utilizado diferentes tratamientos conservadores, donde destaca actualmente la inyección local de neurotoxina botulínica (NTB). (15,40)
Esta representa otra alternativa no quirúrgica, en el manejo de la FAC, produciendo denervación química de la placa motora, capaz de disminuir la presión del esfínter anal y aumentar el flujo sanguíneo local. Mientras provee una esfinterotomía química reversible similar al de las medicinas tópicas, se evita la necesidad de múltiples aplicaciones diarias o problemas con la tolerancia del paciente.
En tres ensayos grandes (15, 29, 41), se comparó la inyección de NTB con ungüento de TNG al 0.2%, donde no se obtuvieron diferencias estadísticamente con respecto a cicatrización, sin embargo el grupo del TNG se asoció con mayores efectos adversos.
En conclusión los agentes tópicos (TNG, Diltiazem) o inyecciones relajantes del esfínter (toxina botulínica) actualmente son usados como terapia de primera línea. Para aquellos que voluntariamente aceptan un pequeño riesgo generalmente leve y usualmente incontinencia transitoria, la realización de una Esfinterotomía Lateral Interna (ELI) ofrece una alternativa rápida de alivio del dolor, alta probabilidad de curación y un menor riesgo de recurrencia.
Por último para los pacientes con continencia deteriorada, estados de diarrea crónica o injuria esfinteriana conocida, la ELI esta generalmente contraindicada y todas las terapias alternativas razonables deberían ser usadas.
METODOLOGÍA
Durante los meses de Febrero de 2007 y Enero de 2008, se realizó un estudio prospectivo con 30 pacientes, con edades comprendidas entre 16 y 61 años, que acudieron al Servicio de Gastroenterología del Hospital Nacional Cayetano Heredia, con cuadro de dolor anal asociado o nó a rectorragia. Se realizó el respectivo examen proctoscópico evidenciando y diagnosticando fisura anal crónica (Fig. 1-2), la cual fue definida como una solución de continuidad profunda, con exposición de las fibras del esfinter anal interno, de bordes indurados, gruesos, presencia de plicoma anal e hipertrofia papilar.
A todos los pacientes se prescribió ungüento de Trinitrato de Glicerol al 0.2% concomitantemente al cumplimiento estricto de las medidas higiénico-dietéticas. Se recomendó la aplicación dos veces por día, a nivel de la zona de la fisura, por espacio de dos semanas, con dos reevaluaciones que serían al término del tratamiento, es decir a las dos semanas de inicio de tratamiento y finalmente a los dos meses del término de tratamiento. Se recopiló información sobre desaparición y/o persistencia de sintomatología, efectos colaterales y se realizó el examen anal control respectivo.
RESULTADOS
Se obtuvieron 33 pacientes con diagnóstico de Fisura Anal Crónica, de los cuales 30 cumplían con los criterios de inclusión. De los tres pacientes excluidos, dos tenían diagnóstico de Diabetes Mellitus y uno infección por VIH (+). Fueron 19 mujeres (63.3%) y 11 varones (36.7%), la edad de mayor prevalencia fue entre 21 y 40 años con 15 pacientes (50%) y la de menor fue entre 41 y 50 con 4 pacientes (13.3%). La edad promedio fue de 34.8 años, con una desviación estandar de 13.9 años.
La sintomatología más frecuente fue la asociación de dolor anal y rectorragia en 20 pacientes (66.6%), seguida de rectorragia sola en 7 (23.3%) y en menor frecuencia dolor anal aislado en 3 (10%). Se encontró prurito como síntoma asociado más frecuente.
Dentro de los antecedentes se encontró diagnóstico de Fisura Anal Crónica no curada en 11 pacientes (36.6%) y mujeres con más de un parto en 4 (21%).
La localización más frecuente fue la Línea media Posterior en 19 pacientes (63.3%), seguida de la Linea Media Anterior en 5 (16.7%) y la asociación de ambas en 5 (16.7%).
Hallazgos asociados fueron esfinter normotónico en 18 pacientes (60%), hipertónico en 9 (30%), hipotónico en 3 (10%) y plicoma en 13 (43.3%). No hubo hallazgos asociados en 10 pacientes (33.3%).
Cuatro de los 30 pacientes se perdieron. De los restantes, 19 (73%) experimentaron desaparición completa de la sintomatología, 7 (27%) persistió con síntomas en menor grado, 4 de ellos con dolor anal solo (13.3%) y 3 con rectorragia aislada (10%).
Se presentó cefalea en 3 pacientes (11.5%).
El examen anal control a las 2 semanas de tratamiento evidenció cicatrización en 22 pacientes (84.6%) (Fig. 3-4) y persistencia en 4 (15.4%). De estos últimos, uno de ellos recibió 2 semanas más de tratamiento con lo que cicatrizó la fisura, por lo que fueron 23 pacientes (88.5%) los que tuvieron cicatrización. Los otros 3 fueron enviados al servicio de Cirugía.
Con respecto al seguimiento de los 23 pacientes que experimentaron cicatrización de la fisura, 18 pacientes (78.3%) acudieron a control a los 2 meses de término del tratamiento y 5 pacientes (21.7%) no lo hicieron.
Durante el examen físico final para verificar recidiva, en los 18 pacientes que acudieron a evaluación, se evidenció cicatrización de fisura en 16 de ellos (69.6%) y recidiva en 2 (8.7%) (Fig. 3-4).
DISCUSIÓN
El tratamiento de la Fisura Anal crónica ha progresado rápidamente en la última década, debido a nuestra mayor comprensión de su fisiopatología. Hasta el momento todos los tratamientos están dirigidos a la disminución del espasmo del esfínter anal interno y mejoría del flujo sanguíneo anal.
Son varios los estudios realizados, donde se demuestra la eficacia de los nitratos en la cicatrización de la fisura anal crónica (11, 16, 17, 18, 35). Los resultados del presente estudio son similares a otros reportados con respecto a la eficacia del ungüento de Trinitrato de Glicerol al 0.2% aplicado tópicamente, el cual puede ser de primera elección en el tratamiento de la fisura anal crónica, como concluyen la mayoría de ellos.
En nuestro estudio la tasa de cicatrización a los 2 meses del término de tratamiento fue 69.6%, similar a los reportados por Lund and Scholefield (1997), donde obtuvieron 68% de cicatrización, en 38 pacientes tratados con TNG, con un seguimiento de 4 meses. Asimismo los estudios de Carapeti et al. (1999), donde evidenció 65% de cicatrización en 23 pacientes tratados con TNG al 0.2%, con seguimiento de 9 meses, Zuberi et al. (2000) con 67% de cicatrización en 18 pacientes y el de Bacher et al. (1997), con 62.5% de cicatrización en 8 pacientes con un seguimiento de 4 semanas. Otros estudios con tasas de cicatrización mas bajas comparadas con el nuestro, son los de Kennedy et al. (1999) y Altomare et al. (2000) con 46% y 49% de cicatrización respectivamente.
Nuestra tasa de cicatrización a las 2 semanas fue de 84.6% (22 de 26 pacientes), que es alta comparada con los estudios anteriormente mencionados, sin embargo ésta se enmascara por la ausencia posterior de 5 pacientes que no acudieron al control final, desconociendo de tal manera la evolución de las fisuras en global.
Esta tasa encontrada a las 2 semanas de tratamiento estaría en relación al cumplimiento estricto, primero de las recomendaciones con respecto a las medidas conservadoras, higiénico-dietéticas como dieta rica en fibra e ingesta suficiente de líquidos, de parte de los pacientes y segundo la aplicación adecuada y regular del ungüento.
Se observa que algunos resultados anteriores fueron muy prometedores(32, 33), con respecto a las tasas de éxito, sin embargo estos fueron pequeños y no controlados. Por otro lado existe gran variabilidad tanto en el inicio de tratamiento, concentración y número de aplicaciones del fármaco, lo que hace difícil la comparación exacta de los resultados.
Existen numerosos estudios que demuestran la eficacia de la dieta rica en fibra, la ingesta de líquidos y los baños de asiento, como medidas que curan hasta el 85% de las fisuras anales agudas (9). Sin embargo en el caso de la FAC apenas existen estudios que hayan evaluado la eficacia de las medidas conservadoras y la probabilidad de éxito con este tratamiento es menor y oscila entre el 20-50%. Dos estudios retrospectivos grandes con seguimiento a 393 y 876 pacientes por más de 5 años, documentaron tasas de curación de aproximadamente 45% con terapia conservadora sola (10,11).
Nosotros recomendamos a los pacientes incluidos en el estudio, concomitantemente a la aplicación del ungüento, el cumplimiento de las medidas higiénico-dietéticas.
No encontramos diferencia en la cicatrización y/o recidiva de las fisuras, entre pacientes con antecedente de un parto con las que tuvieron dos o más. Esto debido probablemente a que los partos en las multíparas no eran recientes, que como se reporta es causa de fracaso y/o recidiva.
No se encontró relación con respecto a la hipertonicidad del esfínter anal interno y la cicatrización o recidiva de las fisuras. De los pacientes que recidivaron, uno presentó esfínter hipertónico y el otro normotónico y la mayoría de los que experimentaron cicatrización tenían esfínter normotónico. Sin embargo recomendamos que es necesario un estudio manométrico (con el que no contamos) para definir con exactitud la tonicidad esfinteriana.
Con respecto a los efectos colaterales, el único presentado por los pacientes fue cefalea, en un 11.5%, no requiriendo medicación alguna. Esta tasa se encuentra muy por debajo de los reportados en diversos estudios, así Lund and Scholefield (1997), Carapeti et al. (1999) y Zuberi et al. (2000) encuentran tasas altas de 58, 65 y 72% respectivamente y tasas más bajas encontradas por Bacher et al. (1997), Brisinda et al. (1999), Kennedy et al. (1999) y Altomare et al. (2000) con 20, 20, 29 y 34% respectivamente.
Con respecto a las recidivas, éstas se presentaron en un 8.7%, también por debajo de los reportados. Así De Nardi et al. (2006) reporta 33.3% (41), Carapeti et al. (1999) 33%, Bielecki et al. (2003) 14.3% (27) y Altomare et al. (2000) 19%. El estudio con menor tasa de recidiva que el nuestro fue el de Kocher et al. (2002) con 6.9% (25). Sin embargo se debe tener en cuenta que el seguimiento solamente se realizó durante dos meses, que comparado con otros estudios, que tuvieron seguimientos mayores (15, 16, 17, 18, 27, 35 y 41), podría explicar las tasas bajas mostradas en el nuestro.
Es importante tener en cuenta que los pacientes que no responden al tratamiento, pueden optar por otras terapias médicas alternativas o ser referidos al servicio de cirugía para la esfinterotomía respectiva.
En nuestro estudio se refirió directamente a los pacientes al servicio de Cirugía porque no se cuenta con toxina botulínica y no se tiene experiencia en su uso.
CONCLUSIONES
En el presente estudio encontramos que el Trinitrato de Glicerol, en ungüento al 0.2%, aplicado tópicamente 2 veces por día, es efectivo en el tratamiento de la fisura anal crónica, con un 69.6% de éxito en la cicatrización, comprobándose la desaparición de la sintomatología, por lo que se puede considerar como una terapia alternativa de inicio para esta patología.
La tasa de recidiva fue bastante baja con respecto a los reportados, tan solo 8.7%, que creemos fue debido a favor por el cumplimiento estricto del tratamiento y de las medidas higiénico-dietéticas y en contra por el tiempo de seguimiento corto, por lo que se requiere de estudios con seguimiento más prolongado para identificar exactamente las tasas de recidiva en nuestra población.
Como único efecto adverso se presentó cefalea en 11.5%, tasa muy por debajo de los reportados, no identificando los factores a favor de ella.
Por último de acuerdo a nuestro estudio el tratamiento brindado parece ser efectivo, seguro, económico y con pocos efectos colaterales, si se cumplen estrictamente tanto con las medidas higiénico-dietéticas como la aplicación regular del ungüento. Sin embargo creemos que se requieren de mayores estudios para el conocimiento exacto de las tasas de éxito y recidiva y de acuerdo e ello su posterior propagación.
No se disponían de estudios en nuestro medio con respecto a la terapia médica de la fisura anal crónica, por lo que creemos que a partir del nuestro deben incrementarse éstos, con mayor número de pacientes y un adecuado grupo control.
RECOMENDACIONES
En nuestro hospital a todo paciente con diagnóstico de fisura anal crónica, se sugiere iniciar como tratamiento de primera línea, terapia médica con nitratos concomitantemente a las medidas higiénico-dietéticas.
Al no contar con otras terapias alternativas a los ungüentos, como la inyección de neurotoxina botulínica, en nuestra Institución se debe plantear la posibilidad de tratamiento quirúrgico, a todo paciente que no responda al manejo médico.
Son necesarios mayores estudios para identificar con mayor certeza la incidencia y prevalencia de la entidad. De llevarse a cabo, debe en lo posible realizarse un estudio mano-métrico para definir con exactitud la tonicidad del esfínter anal.
No se disponían de estudios en nuestro medio con respecto a la terapia médica de la fisura anal crónica, por lo que creemos que a partir del nuestro deben incrementarse éstos, con mayor número de pacientes, así como un adecuado grupo control.
Suscribirse a:
Entradas (Atom)